Baisse des plaquettes
La baisse des plaquettes
Les plaquettes sont des cellules du sang essentielles dans le processus de formation des caillots sanguins. Elles jouent un rôle clé en bouchant une brèche survenue dans un vaisseau sanguin, empêchant ainsi une hémorragie.
Les brèches dans les vaisseaux sont extrêmement fréquentes : elles peuvent survenir à la suite d’un choc, lors du rasage, du brossage des dents, d’une coupure ou même d’un mouvement brusque. La formation de caillots est donc indispensable pour prévenir des complications hémorragiques graves.
A quoi correspond la baisse des plaquettes ?
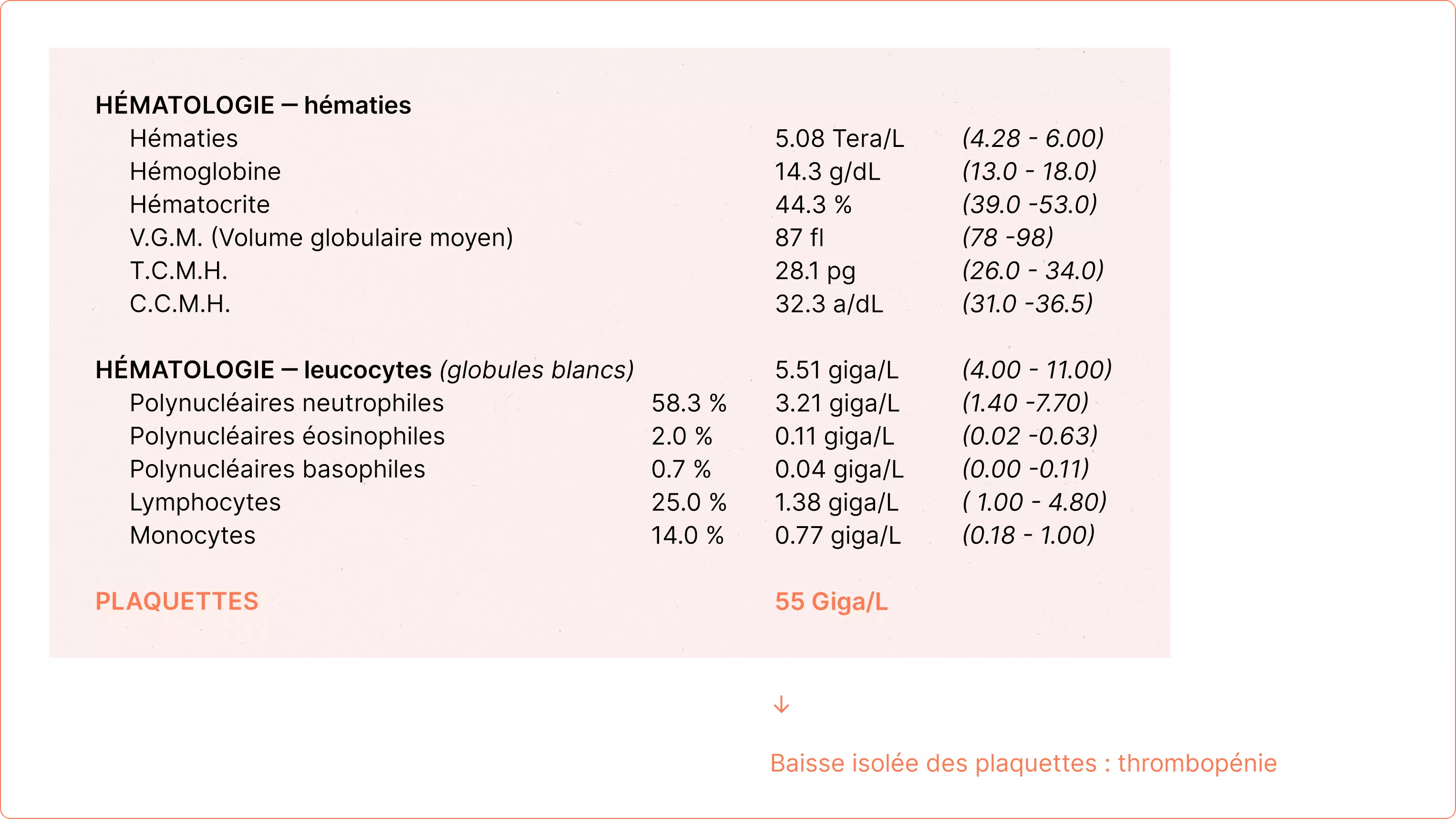
On parle de baisse des plaquettes quand elles sont inférieures à 150 G/L (150.000 / mm3 de sang) mais il n’y a aucun risque hémorragique dans la très grande majorité des cas.
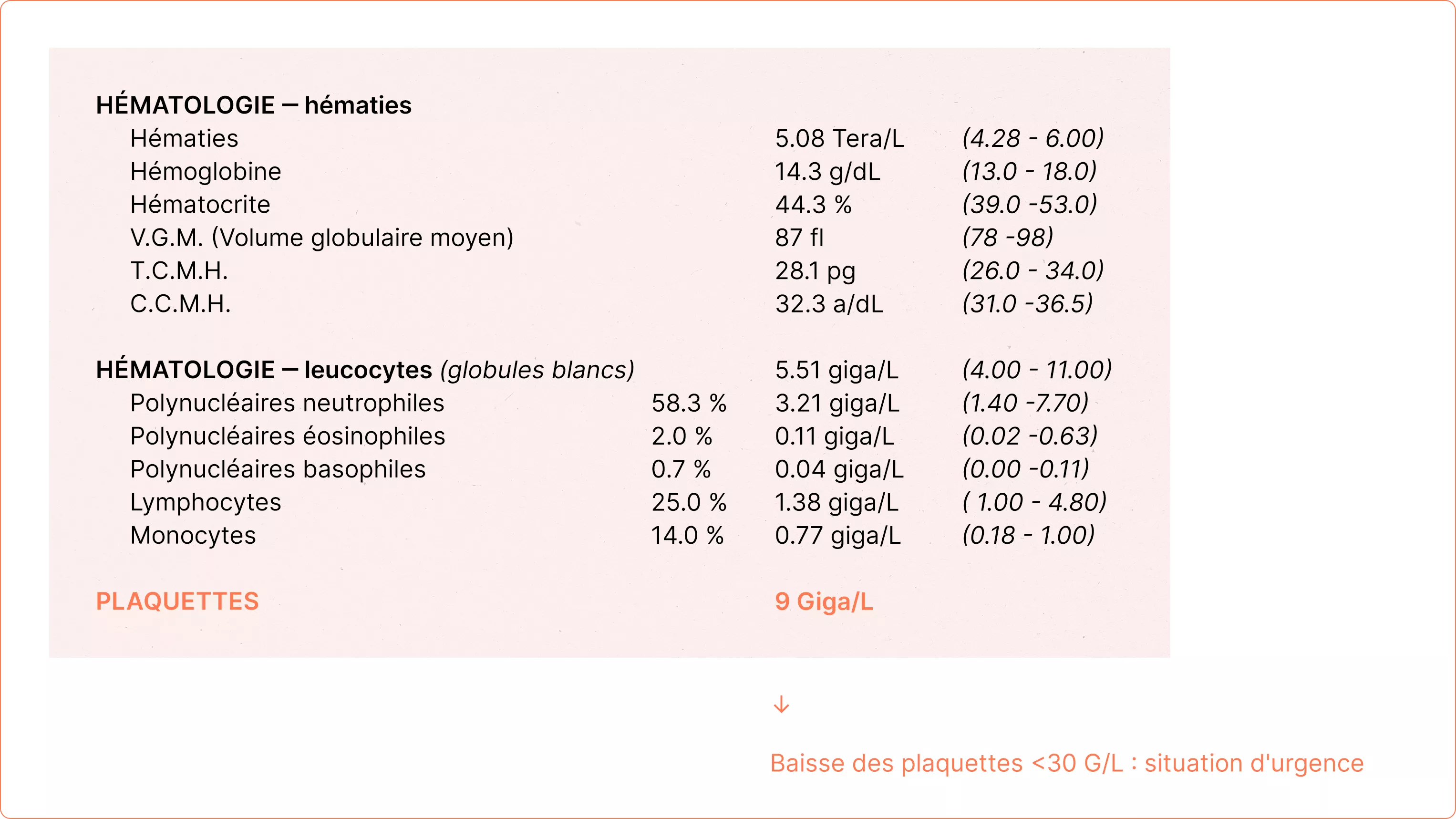
Le risque lié à la baisse des plaquettes devient significatif lorsque leur taux est inférieur à 30 G/L (30.000 /mm³). Ce seuil descend à 50 G/L (50.000 /mm³) si vous suivez un traitement anticoagulant. Dans ces cas, il est nécessaire de débuter un traitement pour prévenir les complications hémorragiques.
En revanche, lorsque la diminution des plaquettes est minime et que leur taux reste supérieur à 100 G/L (100.000 /mm³), il est fréquent qu’aucune cause ne soit retrouvée. Dans ces situations, le risque hémorragique est nul, et aucun traitement n’est nécessaire.
Dans quelles situations la baisse des plaquettes est une urgence médicale ?
Baisse des plaquettes : quand consulter en urgence ?
Lorsque les plaquettes chutent en dessous de 30 G/L (30.000 /mm³), ou en dessous de 50 G/L (50.000 /mm³) pour les patients sous anticoagulants, une consultation médicale urgente est indispensable. À ces niveaux, le risque hémorragique devient significatif.
Des signes tels qu’un saignement digestif, du sang dans les urines, des bulles hémorragiques dans la bouche ou la présence d’un purpura (taches rouges violacées sur la peau) indiquent une situation de gravité. Si ces symptômes apparaissent, il est conseillé de consulter un médecin en urgence ou de se rendre immédiatement aux urgences.
Quelles sont les principales causes de la baisse des plaquettes ?
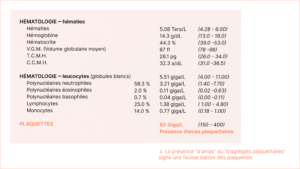
La présence « d’agrégats » ou d’amas plaquettaires
Agrégats plaquettaires : une situation fréquente et bénigne
La présence d’agrégats plaquettaires est une situation relativement fréquente, liée à un problème technique lors du prélèvement sanguin. Un caillot peut se former dans le tube de prélèvement, faussant ainsi les résultats.
Dans ces cas, les plaquettes sont en réalité normales, et il n’y a pas de problème médical. Pour obtenir une valeur exacte, il suffit de refaire un prélèvement en utilisant un autre type de tube. Cette procédure permet de confirmer le nombre réel de plaquettes sans inquiétude.
Les médicaments
Médicaments responsables de la baisse des plaquettes : attention aux anticoagulants
De nombreux médicaments peuvent être responsables d’une baisse des plaquettes. Parmi eux, les héparines, des anticoagulants souvent prescrits sous forme d’injections sous-cutanées dans la cuisse ou le ventre (par exemple, Lovenox®, Innohep®), sont les principaux incriminés.
En cas de suspicion, l’arrêt rapide du médicament est impératif, suivi d’une consultation médicale urgente. Cette situation nécessite une évaluation par un spécialiste pour prévenir tout risque hémorragique ou complication.
Autres médicaments responsables de la baisse des plaquettes
De nombreux médicaments peuvent également provoquer une baisse des plaquettes. Cependant, l’arrêt du traitement n’est recommandé que si cette baisse est importante ou profonde.
Les vaccins peuvent également entraîner une diminution temporaire des plaquettes, mais ces dernières remontent rapidement, généralement quelques jours après l’injection.
Certains traitements sont régulièrement incriminés, notamment :
- Médicaments contre la tension artérielle.
- Antibiotiques.
- Médicaments contre le cancer.
- Médicaments psychiatriques.
Il est souvent difficile de dresser une liste exhaustive des médicaments responsables. Une enquête systématique sur les prises médicamenteuses est réalisée par votre médecin pour identifier la cause potentielle.
Les maladies auto-immunes
Maladies auto-immunes et baisse des plaquettes
Les maladies auto-immunes se caractérisent par la production d’anticorps qui participent à la destruction des plaquettes. Ces maladies peuvent être variées et affecter plusieurs organes, comme c’est le cas du lupus ou de la polyarthrite rhumatoïde.
Dans d’autres situations, elles peuvent ne toucher qu’un seul organe, comme dans les pathologies de la thyroïde, entraînant également une diminution des plaquettes. Une consultation spécialisée permet d’identifier la maladie sous-jacente et de proposer un traitement adapté.
Thrombopénies auto-immunes : PTI et prise en charge
Parfois, les maladies auto-immunes peuvent ne concerner que les plaquettes. On parle alors de thrombopénies auto-immunes, également appelées PTI (purpura thrombopénique idiopathique). Ce diagnostic est posé par élimination lorsqu’aucune autre cause n’est identifiée.
Dans la majorité des cas, aucun traitement n’est nécessaire si les plaquettes restent au-dessus de 30 G/L et qu’aucun symptôme d’hémorragie n’est présent. Une surveillance médicale régulière suffit pour éviter les complications.
Les maladies infectieuses
Virus responsables de la baisse des plaquettes
Certaines infections virales, notamment au début de leur évolution, peuvent provoquer une baisse des plaquettes. Ces infections s’accompagnent souvent de symptômes tels que :
- Fièvre
- Angine
- Courbatures
- Douleurs musculaires
Parmi les virus fréquemment incriminés, on retrouve :
- Le cytomégalovirus (CMV)
- Le virus de la mononucléose infectieuse
- Les hépatites
- Le VIH
Un dépistage viral est systématiquement proposé en cas de baisse inexpliquée des plaquettes, afin de détecter une éventuelle infection sous-jacente.
Infections spécifiques et baisse des plaquettes
Chez les voyageurs revenant d’une zone à risque, une recherche de paludisme est systématiquement prescrite, car cette infection parasitaire peut provoquer une baisse des plaquettes.
De manière générale, toutes les infections bactériennes sévères sont également susceptibles de réduire le nombre de plaquettes. Ces infections nécessitent un diagnostic rapide et une prise en charge adaptée pour limiter les complications.
L’augmentation du volume du foie et/ou de la rate
Augmentation du volume du foie ou de la rate et baisse des plaquettes
Une augmentation du volume du foie (hépatomégalie) ou de la rate (splénomégalie) peut entraîner une baisse du nombre de plaquettes. Cette diminution est due à divers mécanismes, notamment une séquestration des plaquettes dans ces organes hypertrophiés.
Pour explorer cette cause, une échographie du foie et de la rate est fréquemment prescrite par les médecins, afin d’évaluer la taille et l’état de ces organes.
Les maladies de la moelle osseuse
Atteinte de la moelle osseuse et baisse des plaquettes
La moelle osseuse est l’organe responsable de la production des cellules sanguines, notamment les globules blancs, les globules rouges et les plaquettes. Lorsque la moelle osseuse est atteinte, cela peut entraîner une baisse du nombre de plaquettes, appelée thrombopénie.
Maladies de la moelle osseuse et baisse des plaquettes
Les maladies de la moelle osseuse sont suspectées en cas d’anomalies associées sur la prise de sang, notamment :
- Une anémie (hémoglobine inférieure à 12 g/dL).
- Une augmentation de la taille des globules rouges (VGM > 100 fl).
- Une augmentation ou une diminution des globules blancs.
Presque toutes les maladies de la moelle osseuse peuvent provoquer une baisse des plaquettes, notamment :
- Les vieillissements de la moelle (myélodysplasie).
- Les myélomes.
- Les leucémies chroniques et lymphomes chroniques, souvent peu graves et ne nécessitant pas toujours de traitement.
- Les leucémies aiguës, cancers du sang nécessitant un traitement rapide.
Il est important de noter que ces maladies ne sont pas toutes graves et que leur fréquence augmente avec l’âge. Votre hématologue vous accompagnera dans la prise en charge et le suivi, en fonction de la nature de la maladie.
Quels sont les examens à faire devant une baisse des plaquettes ?
Examens pour diagnostiquer la baisse des plaquettes
En cas de baisse des plaquettes, plusieurs examens sont réalisés pour identifier la cause :
- Recherche d’amas plaquettaires et nouvelle prise de sang dans un autre type de tube pour écarter une fausse thrombopénie.
- Investigation des maladies auto-immunes et infectieuses pouvant expliquer la baisse des plaquettes.
Après 50 ans, une ponction de moelle osseuse (myélogramme) est souvent proposée pour dépister d’éventuelles maladies de la moelle osseuse. Une échographie abdominale peut également être demandée pour rechercher un gros foie ou une grosse rate, qui pourraient être à l’origine de la thrombopénie.
La thrombopénie, en lien avec un faible taux de plaquettes
Qu’est-ce que la thrombopénie ?
La thrombopénie, également appelée thrombocytopénie, désigne une baisse anormale du nombre de plaquettes dans le sang. Les plaquettes, ou thrombocytes, sont des cellules sanguines indispensables à la coagulation. Elles jouent un rôle crucial dans la prévention des hémorragies en formant des caillots pour réparer les brèches dans les vaisseaux sanguins.
Un faible taux de plaquettes peut provoquer des problèmes de santé variés :
depuis des saignements légers, comme des ecchymoses ou des saignements prolongés après une coupure, jusqu’à des complications graves, notamment des hémorragies internes pouvant engager le pronostic vital.